Psoriazisul este o afecțiune care provoacă apariția pe piele a erupțiilor cutanate roșii, solzoase și keratinizate acoperite cu solzi alb-argintii.
De obicei, aceste erupții apar pe coate, genunchi, scalp și partea inferioară a spatelui, dar pot apărea în orice alte locuri. Majoritatea oamenilor au erupții cutanate minore. În unele cazuri, pot fi mâncărimi sau dureroase.
În țara noastră, aproximativ 1% din populație suferă de psoriazis pitiriazisul versicolor se întâlnește adesea printre indigenii din nord; Bărbații și femeile se îmbolnăvesc la fel de des. Primele simptome ale psoriazisului apar adesea înainte de vârsta de 30 de ani, dar apariția ulterioară a psoriazisului nu este neobișnuită. Severitatea psoriazisului variază foarte mult de la persoană la persoană. Pentru unii oameni, psoriazisul este doar puțin enervant, în timp ce pentru alții, psoriazisul îngreunează o viață normală.
Psoriazisul este o boală cronică care are, de obicei, perioade de remisie – fără simptome sau ușoare – urmate de perioade de apariție când simptomele devin mai severe.
Psoriazisul apare atunci când organismul accelerează procesul de reproducere a celulelor pielii. Celulele pielii sunt de obicei produse și înlocuite la fiecare 3-4 luni, dar cu psoriazis acest proces se scurtează la 3-7 zile. Ca urmare, are loc o acumulare de celule ale pielii, ceea ce duce la apariția unor modificări caracteristice asupra corpului.
Cauzele psoriazisului nu sunt în întregime clare, se crede că creșterea producției de celule ale pielii este asociată cu tulburări ale sistemului imunitar. Sistemul imunitar este apărarea naturală a organismului împotriva infecțiilor și bolilor, dar la persoanele cu psoriazis atacă în mod eronat celulele sănătoase ale pielii.
Psoriazisul poate fi moștenit și, prin urmare, se crede că această boală are un factor genetic. Cu toate acestea, nu este încă clar exact ce rol joacă genetica în apariția psoriazisului.
Simptomele psoriazisului
În cele mai multe cazuri, psoriazisul apare ciclic: la fiecare câteva săptămâni sau luni boala se agravează, iar apoi simptomele devin mai puțin vizibile sau dispar, iar remisiunea are loc.
Există mai multe tipuri diferite de psoriazis. Mulți suferă de o singură formă de psoriazis, deși este posibil să existe două tipuri diferite în același timp. Un tip se poate transforma într-un alt tip sau se poate înrăutăți. Dacă bănuiți psoriazis, trebuie să consultați un medic.
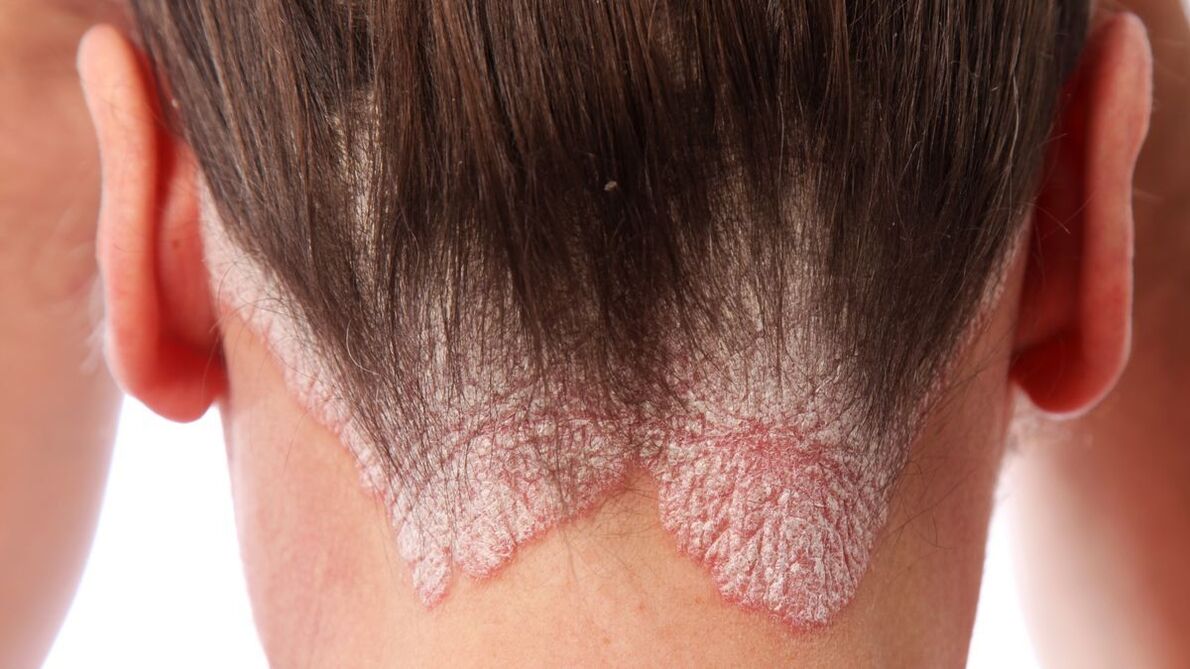
Tipuri comune de psoriazis
Psoriazis obișnuit (asemănător unei plăci).Aceasta este cea mai comună formă de psoriazis, reprezentând aproximativ 90% din toate cazurile. Simptomele sunt formațiuni de piele roșie uscată, așa-numitele plăci, acoperite cu solzi alb-argintii. Ele apar de obicei pe coate, genunchi, scalp și partea inferioară a spatelui, dar pot apărea oriunde altundeva. Plăcile pot fi mâncărime și/sau dureroase. În cazuri severe, pielea de pe articulații poate crăpa și sângera.
Psoriazisul scalpului (psoriazis seboreic)poate apărea pe scalp sau pe zonele adiacente ale pielii, precum și pe spate și pe piept. Provoacă erupții cutanate roșiatice acoperite cu solzi dense alb-argintiu. Pentru unii oameni, acest tip de psoriazis provoacă mâncărimi severe, în timp ce pentru alții nu provoacă disconfort. În cele mai severe cazuri, poate duce la căderea părului, cel mai adesea temporară.
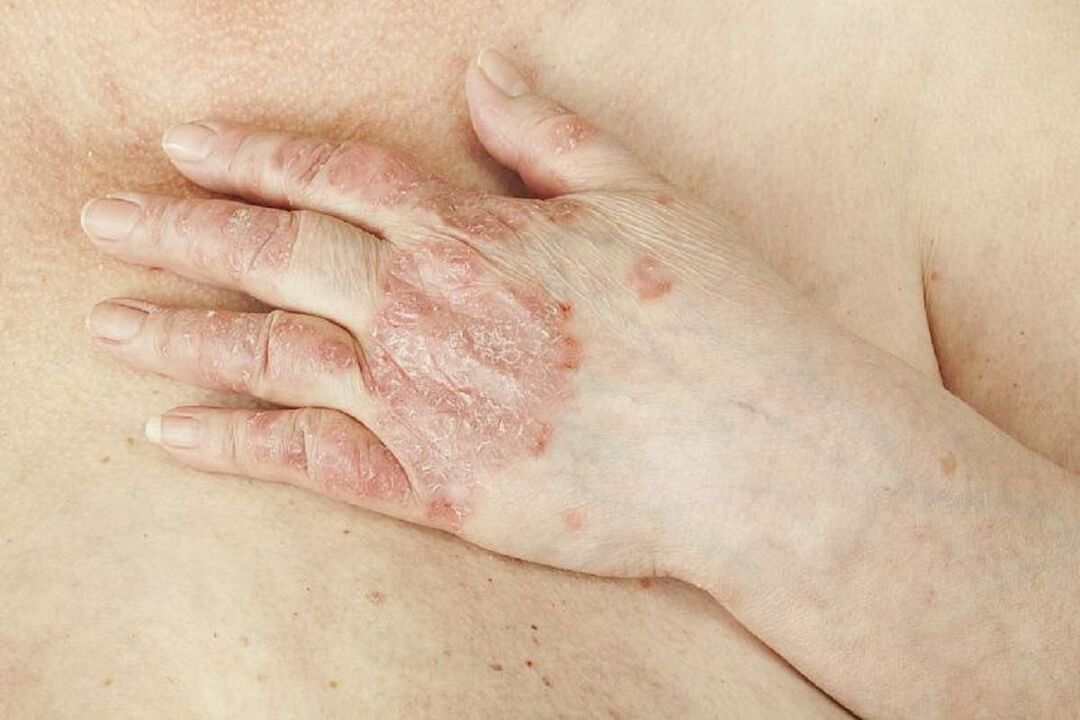
Psoriazisul unghiilor.La aproximativ jumătate dintre persoanele cu psoriazis, boala se răspândește la unghii. Cu psoriazis, unghiile tale pot dezvolta mici gropi sau depresiuni și își pot pierde culoarea și forma. Adesea, unghiile se pot desprinde și se pot îndepărta de patul unghial în care sunt situate. În cazuri severe, unghiile se pot prăbuși.
Pentru psoriazisul guttatplăci mici (mai puțin de 1 cm) apar sub formă de picătură pe piept, brațe, picioare și sub părul de pe cap. Psoriazisul gutat este probabil să dispară complet în câteva săptămâni, dar la unii oameni se transformă în psoriazis obișnuit. Acest tip de psoriazis apare uneori după o infecție streptococică a gâtului și este mai frecvent la copii și adolescenți.
Psoriazisul pliurilor- sunt afectate pliurile pielii, de exemplu, sub brate, in zona inghinala, intre fese sau sub glandele mamare. Pot apărea erupții mari, netede, în unele sau în toate aceste zone. Simptomele sunt agravate de frecare și transpirație, astfel încât pot fi deosebit de incomode pe vreme caldă.
Psoriazisul pustular
Un tip mai rar de psoriazis în care apar pustule (vezicule care conțin puroi) pe piele. Diferite tipuri de psoriazis pustular afectează diferite părți ale corpului.
Psoriazis pustular generalizat (psoriazis von Zumbusch).Pustulele apar pe o suprafață mare a pielii și se dezvoltă foarte repede. Puroiul este format din celule albe din sânge și aspectul său nu este întotdeauna direct legat de infecție. Pustulele pot reapărea ciclic la fiecare câteva zile sau săptămâni. La începutul acestor cicluri, psoriazisul von Zumbusch poate provoca febră, frisoane, scădere în greutate și oboseală cronică.
Psoriazisul palmoplantar.Pe palmele și tălpile picioarelor apar pustulele. Treptat, pustulele se transformă în plăci rotunde, maronii, cu solzi, care apoi se despart de piele. Pustulele pot reapărea la fiecare câteva zile sau săptămâni.
Acrodermatită pustuloasă (acropustuloză).Pustulele apar pe degetele de la mâini și de la picioare. Pustulele explodează apoi, lăsând în urmă zone roșii aprinse care pot curge lichid sau devin solzoase. Poate duce la deformări dureroase ale unghiilor.
Psoriazis eritrodermic (eritrodermie psoriazica)
Psoriazisul eritrodermic este o formă rară de psoriazis care afectează aproape întreaga suprafață a pielii. Acest lucru provoacă mâncărime sau arsuri severe. Din cauza psoriazisului eritrodermic, corpul dumneavoastră poate pierde proteine și lichide. Acest lucru poate duce la alte complicații, cum ar fi infecție, deshidratare, insuficiență cardiacă, hipotermie și epuizare.
Cauzele psoriazisului
Psoriazisul apare atunci când celulele pielii se divid și se răstoarnă mai repede decât de obicei. Cauzele psoriazisului nu sunt complet clare. Corpul produce celule noi în cel mai profund strat al pielii. Aceste celule se deplasează treptat în sus. Odată ce ajung la suprafață, mor și se dezlipesc. Acest proces are loc în mod normal treptat și neobservat de noi. Celulele pielii sunt reînnoite la fiecare 3-4 săptămâni.
Pentru persoanele cu psoriazis, acest proces durează doar 3-7 zile. Ca urmare, celulele care nu sunt încă complet formate se acumulează rapid pe suprafața pielii, provocând erupții cutanate roșii, fulgioase și keratinizate acoperite cu solzi alb-argintii. Se crede că la persoanele cu psoriazis, celulele pielii se schimbă mai repede din cauza unui sistem imunitar compromis.
Sistemul imunitar este apărarea organismului care îl ajută să lupte împotriva infecțiilor. Unul dintre principalele tipuri de celule pe care le folosește sistemul imunitar se numește limfocite T.
Celulele T călătoresc de obicei în tot corpul, găsesc și luptă împotriva infecțiilor. La persoanele cu psoriazis, acestea atacă în mod greșit celulele sănătoase ale pielii. Acest lucru face ca sistemul imunitar să producă mai multe celule T și, de asemenea, să reproducă noi celule ale pielii mai repede decât de obicei.
Nu este pe deplin clar ce anume cauzează compromisul sistemului imunitar, deși anumite gene și factori de mediu pot juca un rol.
Declanșatoare de psoriazis
Pentru mulți oameni, simptomele psoriazisului apar sau se agravează după un anumit eveniment, numit declanșator. Cunoașterea declanșatorilor vă poate ajuta să evitați agravarea simptomelor. Exemple de declanșatori obișnuiți:
- o leziune a pielii, cum ar fi o tăietură, zgârietură, mușcătură de insectă sau arsuri solare (numit fenomen Koebner);
- abuz de alcool;
- fumat;
- stres;
- modificări hormonale, în special la femei (de exemplu, în timpul pubertății și menopauzei);
- anumite medicamente, cum ar fi litiu, unele antimalarice, medicamente antiinflamatoare inclusiv ibuprofen, inhibitori ai ECA (pentru tratarea tensiunii arteriale crescute) și beta-blocante (pentru a trata insuficiența cardiacă congestivă);
- Infecții ale gâtului - unii oameni, în special copiii și adulții tineri, dezvoltă o formă de psoriazis numită psoriazis guttat după o infecție streptococică a gâtului, deși majoritatea oamenilor nu dezvoltă psoriazis după o infecție cu streptococ a gâtului.
- alte tulburări ale sistemului imunitar, cum ar fi HIV, care cauzează sau agravează psoriazisul.
Psoriazisul nu este contagios și, prin urmare, nu poate fi transmis de la o persoană la alta.
Diagnosticul psoriazisului
De regulă, o examinare externă a pielii este suficientă pentru a diagnostica psoriazisul.
În cazuri mai rare, se poate preleva o biopsie (o probă mică de piele), care este apoi trimisă la un laborator pentru a fi examinată la microscop. Acest lucru va ajuta la identificarea tipului specific de psoriazis și la excluderea altor afecțiuni ale pielii, cum ar fi dermatita seboreică, lichenul plan, lichenul simplex cronic și lichenul roze.
De regulă, diagnosticul și tratamentul psoriazisului se efectuează sub supravegherea unui dermatolog - un specialist în boli de piele. Dacă medicul dumneavoastră suspectează că aveți artrită psoriazică, care apare uneori ca o complicație a psoriazisului, puteți fi îndrumat către un reumatolog. Un reumatolog este un medic specializat în artrită.
Este posibil să aveți teste de sânge pentru a exclude alte afecțiuni, cum ar fi artrita reumatoidă și radiografii ale articulațiilor afectate.
Tratamentul psoriazisului
Nu este posibil să se vindece complet psoriazisul, cu toate acestea, cu ajutorul tratamentului este posibil să se reducă severitatea și frecvența exacerbărilor sale. De obicei, tratamentul psoriazisului se efectuează sub supravegherea unui dermatolog, dacă articulațiile sunt implicate în proces, este prescrisă o consultație cu un reumatolog. În cazul în care simptomele psoriazisului sunt severe și nu răspund bine la tratament, medicul dumneavoastră vă poate trimite la spitalizare la secția de dermatologie.
Fiecare metodă de tratament este utilizată în funcție de tipul și severitatea psoriazisului și de zona de piele afectată de boală. Dacă simptomele psoriazisului sunt moderate și nu cresc, medicul se poate limita la a prescrie remedii externe, de exemplu, sub formă de cremă. În stadiul acut, un tratament mai serios este de obicei prescris cu medicamente administrate pe cale orală.
Există o gamă largă de tratamente pentru psoriazis, dar poate fi dificil să se determine care tratament este cel mai eficient. Discutați cu medicul dumneavoastră dacă simțiți că tratamentul dumneavoastră nu vă ajută sau dacă aveți reacții adverse care sunt deranjante.
Metodele de tratament sunt împărțite în 3 categorii:
- tratament local - se aplică creme și unguente pe piele;
- fototerapie - pielea ta este expusa unui anumit tip de raze ultraviolete;
- sistemic - ingestia sau injectarea de medicamente care au efect terapeutic asupra întregului organism.
Adesea sunt combinate diferite metode de tratament. Deoarece pacienții cu psoriazis necesită tratament pe termen lung, este logic să se întocmească un plan scris pentru procedurile medicinale care trebuie făcute zilnic. Medicul dumneavoastră trebuie să vă monitorizeze în mod regulat starea dumneavoastră și, dacă este necesar, să vă ajusteze planul de tratament.
Tratamentul local al psoriazisului
În mod obișnuit, pentru psoriazisul ușor până la moderat, tratamentul local este mai întâi prescris. În acest tratament, se aplică pe piele creme și unguente. Pentru unii oameni, acest lucru este suficient pentru a controla boala. Dacă aveți psoriazis la nivelul scalpului, puteți fi un candidat pentru o combinație de șampon și unguent.
Corticosteroizi topiciadesea folosit pentru a trata psoriazisul ușor până la moderat din diferite locații ale corpului. Corticosteroizii ajută la ameliorarea inflamației. Acest lucru încetinește diviziunea celulelor pielii și ameliorează mâncărimea. Corticosteroizii topici sunt clasificați ca putere de la ușor la foarte puternic. Există diferiți corticosteroizi care diferă unul de celălalt prin puterea efectului lor asupra organismului.
Utilizați corticosteroizi topici numai cu aprobarea medicului dumneavoastră. Corticosteroizii topici mai puternici sunt disponibili pe bază de rețetă și trebuie utilizați numai pe zone mici de piele sau plăci deosebit de dense. Utilizarea excesivă a corticosteroizilor topici poate provoca subțierea pielii.
Analogii vitaminei Dsub formă de cremă sunt adesea utilizați cu sau în locul corticosteroizilor topici pentru psoriazisul ușor până la moderat de pe extremități, corp și scalp. Ele încetinesc reproducerea celulelor pielii. De asemenea, au efecte antiinflamatorii. Analogii vitaminei D includ, de exemplu, substanțe precum calcipotriol și calcitriol. Dacă nu depășiți doza recomandată, aproape că nu au efecte secundare.
inhibitori ai calcineurinei,precum tacrolimus și pimecrolimus sunt medicamente care reduc activitatea sistemului imunitar și ajută la ameliorarea inflamației. Acestea sunt uneori folosite pentru a trata psoriazisul pe zonele sensibile ale pielii (scalp, organe genitale și pliuri ale pielii) atunci când corticosteroizii topici nu au fost eficienți.
Aceste medicamente pot provoca iritații ale pielii sau o senzație de arsură sau mâncărime atunci când începeți să le luați, dar aceasta dispare de obicei într-o săptămână.
Gudron de cărbuneeste un ulei gros, vâscos, care este probabil cel mai vechi tratament pentru psoriazis. Mecanismul de acțiune nu este complet clar, dar ajută la ameliorarea descuamării, inflamației și mâncărimii. Rășina poate fi utilizată pentru psoriazisul extremităților, corpului și scalpului dacă alți agenți topici au fost ineficienți.
Gudronul de cărbune poate păta hainele și lenjeria de pat și are un miros puternic. Poate fi utilizat în combinație cu fototerapie (vezi mai jos).
Substanţăhidroxiantronăa fost folosit pentru a trata psoriazisul timp de 50 de ani. Suprimă eficient reproducerea celulelor pielii și aproape că nu are efecte secundare. Cu toate acestea, în formă prea concentrată poate provoca arsuri.
De obicei, este utilizat pentru tratamentul pe termen scurt al psoriazisului extremităților sau corpului sub supraveghere medicală, deoarece lasă urme pe orice intră în contact, inclusiv pe piele, îmbrăcăminte și accesorii. Se aplică pe piele (cu mâinile înmănuși) și se lasă timp de 10-60 de minute și apoi se spală. Ditranolul poate fi utilizat în combinație cu fototerapie (vezi mai jos).
Fototerapie pentru psoriazis
Fototerapia folosește lumina naturală sau artificială pentru a trata psoriazisul. Terapia cu lumină artificială poate fi efectuată în spitale și în unele centre specializate, de obicei sub supravegherea unui dermatolog. Fototerapia nu este același lucru cu bronzarea.
Fototerapie cu raze UVB.Fototerapia cu ultraviolete B (UVB) folosește lumina la lungimi de undă vizibile pentru ochiul uman. Lumina încetinește reproducerea celulelor pielii și este un tratament eficient pentru unele tipuri de psoriazis care nu răspund la tratamentele topice. Fiecare ședință durează câteva minute, dar poate fi necesar să mergi la spital de 2-3 ori pe săptămână timp de 6-8 săptămâni.
Terapia PUVA- acesta este un efect combinat al razelor ultraviolete cu fotosensibilizatori (substante care cresc sensibilitatea pielii la lumina). Cu acest tratament, vi se va prescrie mai întâi un medicament furocumarin (cum ar fi ammifurina) sub formă de tabletă sau cremă. Pielea este apoi expusă la ultraviolete A. Această radiație pătrunde mai adânc în piele decât ultravioletele B.
Terapia PUVA poate fi utilizată pentru psoriazisul sever care nu răspunde la alte tratamente. Efecte secundare: greață, dureri de cap, arsură și mâncărime. Poate fi necesar să purtați ochelari speciali timp de 24 de ore după tratament pentru a preveni apariția cataractei. Nu este recomandat să folosiți acest tratament pentru o perioadă lungă de timp deoarece crește riscul de cancer de piele.
Fototerapie combinată.Combinarea fototerapiei cu alte metode de tratament crește adesea eficacitatea acesteia. Unii medici folosesc fototerapia UVB în combinație cu gudron de cărbune, deoarece gudronul face pielea mai sensibilă la lumină. Combinarea fototerapiei cu crema de ditranol poate fi, de asemenea, eficientă (acesta se numește tratament Ingram).
Agenți sistemici nebiologici pentru psoriazis
Dacă aveți psoriazis sever sau alte tratamente nu au fost eficiente, medicul dermatolog vă poate prescrie tratamente sistemice, care sunt produse administrate oral sau injectate. Aceste tratamente pot fi foarte eficiente, dar fiecare are efecte secundare potențial periculoase care trebuie cântărite înainte de a începe terapia.
Există 2 tipuri principale de tratamente sistemice, numite non-biologice (de obicei sub formă de tablete sau capsule) și biologice (de obicei sub formă de injecții). Ele sunt descrise în detaliu mai jos.
Un medicament antimetabolit poate ajuta la controlul psoriazisului prin încetinirea producției de celule ale pielii și suprimarea inflamației. Poate provoca greață și poate afecta producția de celule sanguine. Utilizarea pe termen lung poate provoca disfuncție hepatică. Nu ar trebui să fie luat de persoanele cu boli de rinichi și alcoolul nu trebuie consumat în timp ce îl iau.
Poate fi foarte dăunător pentru fătul în curs de dezvoltare, așa că femeile ar trebui să folosească contracepția în timp ce iau acest medicament și până la 3 luni după terminarea cursului. Poate afecta, de asemenea, dezvoltarea celulelor spermatozoizilor, astfel încât bărbații nu ar trebui să fie implicați în conceperea unui copil în timpul tratamentului și timp de 3 săptămâni după terminarea cursului.
Un imunosupresor este un medicament care suprimă sistemul imunitar. A fost folosit inițial pentru a preveni respingerea transplantului de organe, dar sa dovedit eficient și în tratarea tuturor tipurilor de psoriazis. Crește probabilitatea bolilor renale și a hipertensiunii arteriale.
Medicamente biologice pentru psoriazis
Medicamentele biologice reduc inflamația prin țintirea celulelor hiperactive din sistemul imunitar. Aceste medicamente sunt de obicei utilizate pentru a trata psoriazisul sever care nu răspunde la alte medicamente sau când alte tratamente sunt contraindicate.
Soluție cu ingredientul activ etanerceptse administrează prin injecție subcutanată. Îți vor arăta cum să faci asta. Dacă psoriazisul nu începe să se amelioreze după 12 săptămâni de tratament, tratamentul va fi oprit. Principalul efect secundar al etanerceptului este erupția cutanată la locul injectării. Deoarece etanerceptul afectează întregul sistem imunitar, există riscul de reacții adverse periculoase, inclusiv infecții severe. Dacă ați avut TBC în trecut, există riscul să revină. Pe parcursul tratamentului, specialistul va monitoriza eventualele efecte secundare.
Soluție cu substanță adalimumabse administrează prin injecție subcutanată. Dacă simptomele psoriazisului nu încep să se amelioreze după 16 săptămâni de tratament, tratamentul va fi oprit. Adalimumab poate fi dăunător pentru fătul în curs de dezvoltare, așa că femeile ar trebui să utilizeze controlul nașterii în timp ce iau acest medicament și timp de 5 luni după terminarea tratamentului.
Principalele efecte secundare ale adalimumabului sunt dureri de cap, erupții cutanate la locul injectării și greață. Deoarece adalimumab afectează întregul sistem imunitar, există riscul de reacții adverse periculoase, inclusiv infecții severe. Pe parcursul tratamentului, specialistul va monitoriza eventualele efecte secundare.
Substanța infliximabadministrat prin picurare intravenoasă în spital. Dacă psoriazisul nu se ameliorează după 10 săptămâni de tratament, tratamentul va fi oprit. Principalul efect secundar al infliximabului este durerea de cap. Deoarece infliximabul afectează întregul sistem imunitar, există riscul de reacții adverse periculoase, inclusiv infecții severe. Pe parcursul tratamentului, specialistul va monitoriza eventualele efecte secundare.
Substanța ustekinumabadministrat prin injectare. Dacă nu se observă niciun efect după 16 săptămâni de la începerea tratamentului, tratamentul va fi oprit. Principalele efecte secundare ale acestei substanțe sunt infecții ale gâtului și erupții cutanate la locul injectării. Deoarece ustekinumabul afectează întregul sistem imunitar, există riscul de reacții adverse periculoase, inclusiv infecții severe. Pe parcursul tratamentului, specialistul va monitoriza eventualele efecte secundare.
Stilul de viață cu psoriazis
Pentru unii oameni, psoriazisul este doar o problemă minoră, dar poate avea un impact semnificativ asupra calității vieții lor. Dacă aveți psoriazis, următoarele sfaturi vă pot fi utile.
Persoanele cu boli cronice pot beneficia foarte mult de autoîngrijire. Ei vor putea trăi mai mult, vor experimenta mai puțină durere, anxietate, depresie și oboseală, vor putea duce o viață mai împlinită și vor fi mai activi și independenți. Un plan de tratament vă va ajuta să vă organizați tratamentul pentru a se potrivi stilului dvs. de viață.
În timpul tratamentului, este important să urmați toate instrucțiunile medicului, chiar și atunci când psoriazisul dispare deja. Tratamentul consecvent poate ajuta la prevenirea crizelor recurente. Discutați cu medicul dumneavoastră sau cu alți furnizori de servicii medicale dacă aveți întrebări sau nelămuriri cu privire la medicamentele pe care le luați sau la efectele lor secundare.
În cele mai multe cazuri, psoriazisul este o afecțiune cronică, așa că poate fi necesar să comunicați în mod regulat cu profesioniștii din domeniul sănătății. Discutați-vă simptomele sau preocupările cu ei, cu cât ei știu mai multe, cu atât mai bine vă pot ajuta.
Persoanele cu psoriazis au un risc ușor crescut de diabet și boli de inimă, deși motivele pentru aceasta sunt necunoscute. Mișcarea regulată și o alimentație sănătoasă sunt recomandate tuturor, nu doar persoanelor cu psoriazis, deoarece ajută la prevenirea multor boli. O dietă sănătoasă, echilibrată și exercițiile fizice regulate ameliorează stresul, ceea ce ameliorează simptomele psoriazisului.
Psoriazisul poate face pielea să arate neatractiv, motiv pentru care pacienții dezvoltă adesea o stimă de sine scăzută și anxietate. Acest lucru poate duce la depresie, mai ales dacă simptomele psoriazisului se agravează. Medicul dumneavoastră înțelege impactul pe care îl are psoriazisul asupra bunăstării dumneavoastră mentale și emoționale, așa că discutați cu ei despre ceea ce vă îngrijorează sau vă deranjează. Dacă este necesar, el poate sugera opțiuni de tratament adecvate.
10-20% dintre persoanele cu psoriazis dezvoltă artrită psoriazică, care se caracterizează prin durere, umflare și rigiditate la nivelul articulațiilor. Cel mai adesea, artrita psoriazică afectează articulațiile degetelor de la mâini și de la picioare. În unele cazuri - coloana lombară și cervicală și genunchi. Pentru majoritatea oamenilor, artrita psoriazică apare după un atac cutanat de psoriazis, dar în aproximativ 20% apare înainte ca pielea să se modifice de psoriazis.
Psoriazisul nu afectează fertilitatea, iar femeile cu psoriazis pot rămâne însărcinate și pot da naștere copiilor sănătoși. Pentru unele femei, psoriazisul dispare in timpul sarcinii, pentru altele se agraveaza.
La ce medic ar trebui sa ma adresez?
Folosind serviciul nostru puteți găsi un dermatolog. O examinare și un tratament complet pot fi efectuate la clinicile dermatologice, a căror listă, precum și recenzii și alte informații despre acestea, pot fi găsite aici.

















